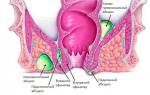
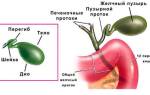
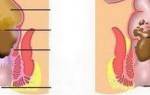
Реактивный панкреатит − заболевание, характеризующееся воспалительным процессом в поджелудочной железе, которое возникает чаще всего из-за избыточной активности пищеварительных ферментов. Это − экстренное состояние, лечение которого должно проходить в хирургическом отделении под контролем врачей. Острое воспаление железы может стать причиной его перехода в хроническую форму, а также развития гнойно-некротического панкреатита, за которым может последовать обширный некроз тканей. Заболевание это, увы, не является редкостью для детского возраста. Поэтому каждому родителю следует знать, какие причины могут привести к возникновению болезни, чтобы предупредить ее появление.
1. Погрешности в питании
Одна из наиболее частых причин острого воспаления поджелудочной железы у ребенка − неправильное питание. В это понятие входят: Резкая смена схемы питания (к примеру, употребление большого количества фруктов в летний период, непривычной для ребенка еды); Неправильно введенный прикорм для малыша до 1 года (его чрезмерное количество, употребление мясных, рыбных изделий, виноградного сока ранее положенного срока); Злоупотребление продуктами, действующими раздражающе на пищеварительный тракт (солеными, копчеными изделиями, фаст-фудом, газированными напитками, избыточно кислыми фруктами). Во избежание острого воспаления родителям рекомендуется строго соблюдать режим питания ребенка, не допуская переедания, а также введения в рацион продуктов, не соответствующих его возрасту.
Врачи отмечают, что реактивный панкреатит у детей может возникать по нескольким причинам. Одной из основных является неправильное питание, включая употребление жирной и острой пищи, а также недостаток фруктов и овощей в рационе. Часто заболевание развивается на фоне вирусных инфекций, таких как грипп или ротавирус, которые могут вызывать воспаление поджелудочной железы. Кроме того, стрессовые ситуации, например, переход в новый коллектив или изменения в семейной обстановке, также могут способствовать возникновению панкреатита. Важно учитывать и генетическую предрасположенность, так как у детей с семейной историей заболеваний пищеварительной системы риск развития панкреатита значительно выше. Врачи подчеркивают необходимость регулярных осмотров и контроля за состоянием здоровья детей, чтобы своевременно выявлять и устранять возможные факторы риска.

2. Прием лекарственных средств
В некоторых случаях острый панкреатит у ребенка в силу незрелости его пищеварительного тракта может быть инициирован однократным или длительным приемом некоторых лекарственных средств. В число препаратов, способных вызвать состояние при первом приеме, входят Метилдопа, Фуросемид, Эритромицин, Тетрациклин; при повторных приемах (с накопительным эффектом) − Аспарагиназа, Пентамидин, Клозапин, Вальпроевая кислота. Лекарственный панкреатит среди детей встречается редко − не более 1,5-2% в общей доле случаев − однако в любом случае давать лекарства детям (особенно с патологией печени, поджелудочной железы и желчевыводящих путей) следует только под пристальным наблюдением врача.
3. Отравление бытовой химией
Токсический панкреатит − наиболее опасная форма заболевания, которая более чем в половине случаев сопровождается тяжелым состоянием, вызванным появлением гнойников, кровоизлияний в железе. К сожалению, именно дети, привлеченные яркими упаковками, наиболее часто подвержены отравлению бытовой химией − смертельно опасным ядом, который имеется в каждом доме. К числу потенциально опасных веществ относятся кислоты, щелочи, спирты, ацетон, бензол, нафталин и другие, входящие в состав всех чистящих, моющих и дезинфицирующих средств, которые можно найти на полке у хозяйки. Чтобы предупредить возможное отравление, средства бытовой химии следует хранить в недоступных для детей местах и убирать их сразу же после использования.
Реактивный панкреатит у детей вызывает множество вопросов и опасений у родителей. Многие специалисты отмечают, что основными причинами этого состояния могут быть неправильное питание, стресс или вирусные инфекции. Часто заболевание развивается на фоне других заболеваний, таких как гастрит или холецистит. Родители замечают, что у детей могут возникать боли в животе, рвота и слабость, что заставляет их обращаться за медицинской помощью. Важно отметить, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении. Педиатры рекомендуют следить за рационом ребенка, избегая жирной и острой пищи, а также обеспечивать достаточное количество жидкости. Психоэмоциональное состояние также не следует игнорировать, так как стрессовые ситуации могут усугубить состояние.

4. Травмы живота
Случаи травм живота, столь нередких среди детей, нередко приводят к повреждениям внутренних органов, в том числе и поджелудочной железы. В результате сильной травмы может развиться отек или даже разрыв органа, который в зависимости от характера удара, может сопровождаться и кровоизлиянием в ткани, и острым воспалением. К сожалению, предупредить получение травмы полностью вряд ли возможно. В случае сильной боли в области эпигастрия, возникновения синдрома острого живота, рвоты после удара или ушиба живота родителям следует как можно быстрее доставить ребенка в больницу, снизив тем самым вероятность нежелательных последствий для его жизни и здоровья.
5. Врожденные аномалии поджелудочной железы
К порокам строения поджелудочной железы, способным привести к острому панкреатиту, относят нарушение развития протоков, их атипичные формы (спиральный, в виде петли) недоразвитие органа, а также муковисцидоз − врожденный кистозный фиброз, сопровождающийся сгущением всех имеющихся в организме жидкостей, в том числе и панкреатического сока. В некоторых случаях предупредить развитие заболевания поможет хирургическое вмешательство или (при муковисцидозе) сбалансированная диета.

6. Болезни желчевыводящих путей
Болезни желчевыводящих путей легко обнаружить с помощью УЗИ при жалобах ребенка на периодические боли в животе, тошноту, рвоту. Иногда они выявляются случайно, при полном отсутствии каких-либо симптомов. Сопровождаемая спазмами дискинезия желчевыводящих путей приводит к нарушению потока желчи, который забрасывается в протоки поджелудочной железы и активирует ее ферменты. Кроме того, возникновению панкреатита в острой стадии сопутствуют камни в желчных протоках − особенно на фоне присоединения других провоцирующих факторов (злоупотребление вредной пищей, вирусные инфекции и т.д.). Чтобы предупредить осложнение в данном случае, прежде необходимо обратить внимание на лечение болезней желчевыводящих путей − хирургическим вмешательством, диетой, назначением желчегонных средств, антигельминтной терапией или иными способами, рекомендованными врачом.
7. Избыточное употребление витамина D
Несмотря на очевидную пользу витамина D для организма, употребление его в больших дозах (однократно или длительно) может грозить для поджелудочной железы острым воспалением, являющимся результатом повышенной секреции ферментов. Чтобы польза витамина не превратилась во вред, родителям следует строго соблюдать нормы приема, рекомендованные ребенку, а также избегать избыточного употребления жирной рыбы и молочных продуктов.
8. Глистные инвазии и лямблии
К сожалению, случаи глистных инвазий среди детей нередки (по данным ВОЗ, заражены более 50% малышей детсадовского возраста). Аскаридоз и лямблиоз возникают на фоне еще несформированного иммунитета ребенка и могут вызвать множество тяжелых состояний, в том числе и реактивный панкреатит. Так, лямблии способны значительно снизить активность панкреатической секреции, что в случае серьезного заражения может привести к тяжелому воспалению железы. Причиной ее отечного состояния также может служить механическое проникновение аскарид в панкреатический и желчный протоки одновременно, что в некоторых случаях (менее 13%) приводит к летальному исходу. Тем не менее, меры предупреждения аскаридоза и лямблиоза несложны: соблюдать гигиену, пить кипяченую воду, не купаться в сомнительных водоемах и периодически проводить антигельминтную профилактику ребенка, родителей и всех животных, обитающих в доме.
9. Бактериальные и вирусные инфекции
К опасному для жизни состоянию, вызванному отеком поджелудочной железы, могут привести некоторые бактериальные и вирусные инфекции, негативно влияющие на секреторную функцию органа. Механизмом развития панкреатита в этом случае служит не самопереваривание железы, а разрушение ее клеток продуктами воспаления. К подобным заболеваниям относятся ветряная оспа, брюшной тиф, сифилис, корь, туберкулез, вирусный грипп, вирусный гепатит и некоторые другие расстройства. Предупредить осложнение инфекций в виде реактивного панкреатита следует своевременным и адекватным лечением каждой из болезней на фоне мероприятий, повышающих иммунитет ребенка.
Источник – информации.
Вопрос-ответ
Какие основные причины реактивного панкреатита у детей?
Основными причинами реактивного панкреатита у детей могут быть неправильное питание, употребление жирной и острой пищи, а также инфекции, такие как вирусные или бактериальные заболевания. Кроме того, наличие сопутствующих заболеваний, таких как холецистит или гастрит, также может способствовать развитию этого состояния.
Каковы симптомы реактивного панкреатита у ребенка?
Симптомы реактивного панкреатита могут включать сильную боль в животе, тошноту, рвоту, потерю аппетита и общую слабость. У детей также могут наблюдаться изменения в стуле, такие как понос или запор. Важно обратиться к врачу при первых признаках, чтобы избежать осложнений.
Как диагностируется реактивный панкреатит у детей?
Диагностика реактивного панкреатита у детей включает сбор анамнеза, физикальное обследование и лабораторные исследования, такие как анализы крови и мочи. В некоторых случаях может потребоваться ультразвуковое исследование органов брюшной полости для исключения других заболеваний и подтверждения диагноза.
Советы
СОВЕТ №1
Обратите внимание на диету вашего ребенка. Избегайте жирной, жареной и острой пищи, а также продуктов, содержащих много сахара. Сбалансированное питание поможет снизить нагрузку на поджелудочную железу и предотвратить обострение панкреатита.
СОВЕТ №2
Регулярно консультируйтесь с педиатром и гастроэнтерологом. Если у вашего ребенка есть предрасположенность к панкреатиту или он уже перенес эпизоды заболевания, важно следить за его состоянием и получать профессиональные рекомендации по лечению и профилактике.
СОВЕТ №3
Обратите внимание на симптомы, такие как боль в животе, тошнота, рвота и изменение стула. При их появлении немедленно обращайтесь к врачу. Раннее выявление и лечение панкреатита могут предотвратить серьезные осложнения.
СОВЕТ №4
Обеспечьте ребенку достаточное количество жидкости. Обезвоживание может усугубить состояние при панкреатите, поэтому следите за тем, чтобы ваш ребенок пил достаточно воды и избегал сладких напитков.