Панкреатит представляет собой воспалительно-дегенеративный процесс, протекающий в поджелудочной железе. В основном эта патология возникает у тех, кто употребляет алкоголь или жирную пищу. Острый панкреатит — это внезапно развивающийся воспалительный процесс в поджелудочной железе, который может представлять опасность для жизни.
При малейшем подозрении на данное заболевание необходимо вызывать скорую. Своевременная госпитализация и грамотное лечение спасут человеку жизнь.
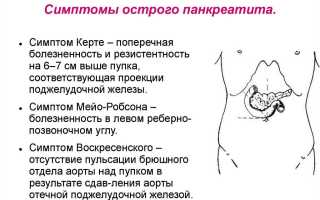
Признаки острого панкреатита
Симптоматика в данном случае развивается, как при сильном отравлении. Ферменты, которые вырабатывает поджелудочная, задерживаются или в ней, или в ее протоках, разрушая саму железу. При попадании в кровь они вызывают признаки общей интоксикации.
Хотя при такой болезни, как острый панкреатит, симптомы разнообразны, наиболее выраженным является боль. Она постоянная и очень интенсивная. Локализация боли зависит от места поражения железы. Если весь орган воспален, то болевые ощущения принимают опоясывающий характер. При несвоевременном оказании помощи у больного может развиться болевой шок.
При остром панкреатите у человека черты лица заостряются, оно становится бледным, а потом приобретает землистый оттенок. Температура может подняться до весьма высоких цифр, а артериальное давление в одних случаях повышается, в других — снижается.
Стул обычно частый и пенистый, источающий зловоние, кроме того, в нем могут присутствовать частицы непереваренной пищи. Однако в некоторых случаях картина другая, а именно: живот вздувается, его мышцы затвердевают, возникает запор.
Больной чувствует сухость во рту, присутствуют икота, отрыжка, тошнота. Возникают приступы рвоты, не приносящие облегчения.
На пояснице или на участке кожи вокруг пупка могут возникнуть синюшные пятна, а область паха приобретает синевато-зеленый оттенок. Такое явление появляется из-за того, что из воспаленного органа кровь иногда проникает под кожу живота.
При рвоте теряются электролиты, в результате возникает одышка. На языке появляется очень обильный желтый налет.
Врачи подчеркивают, что острый панкреатит является серьезным заболеванием, требующим своевременной диагностики и лечения. Основные симптомы включают интенсивную боль в верхней части живота, тошноту, рвоту и повышение температуры. Для диагностики используются лабораторные анализы, УЗИ и КТ, что позволяет оценить состояние поджелудочной железы и исключить другие патологии. Лечение обычно начинается с госпитализации, где пациентам назначают голод, инфузионную терапию и обезболивающие препараты. В некоторых случаях может потребоваться хирургическое вмешательство. Врачи акцентируют внимание на важности профилактики, включая соблюдение диеты и отказ от алкоголя, чтобы избежать рецидивов заболевания.

Диагностика острого панкреатита
Похожие признаки наблюдаются при перфоративной язве двенадцатиперстной кишки или желудка, травме селезенки, инфаркте задней стенки миокарда, расслаивающей аневризме аорты. Диагноз ставится по результатам клинического обследования и определения маркеров сыворотки.
В стандартный комплекс исследований входят ЭКГ и последовательные исследования брюшной полости. УЗИ и КТ особой специфичностью в диагностике панкреатита не обладают, но используются для оценки острой абдоминальной боли.
Рентгенография брюшной полости помогает обнаружить кальцификацию в области панкреатических протоков, желчные камни либо локальную кишечную непроходимость в области левого верхнего квадранта живота.
Идентифицировать некроз или скопление жидкости дает возможность КТ с внутривенным контрастированием. Такое исследование является особенно важным при тяжелом течении болезни.
Если есть основания подозревать инфицирование, нужна чрескожная пункция кисты, зоны скопления жидкости или некроза. Производится это под контролем КТ с окраской по Граму и бактериологическим посевом.
Лечение острого панкреатита
Первая помощь заключается в прикладывании к животу холода и приеме спазмолитика (но-шпы или папаверина). До приезда врача нужно соблюдать постельный режим, есть ни в коем случае нельзя. Если диагностирован острый панкреатит, лечение в стационаре включает следующие меры воздействия:
– вводятся внутривенно хлорид натрия, реополиглюкин, контрикал;
– при сохраняющейся рвоте внутримышечно вводится метоклопрамид;
– для предотвращения отека поджелудочной и выведения из крови ферментов назначаются мочегонные (фуросемид или диакарб);
– при болях необходимы обезболивающие;
– в острый период нужны ингибиторы ферментов;
– при гнойной форме болезни назначаются антибиотики (фторхинолоны либо цефалоспорины);
– для поддержания ослабленного организма показана витаминотерапия, в частности, витамины С и В.
Если присутствуют симптомы острого панкреатита, в комплекс лечения входит и диета. В течение 4-5 дней больному нужно голодать и пить негазированную минеральную воду. При тяжелых формах болезни голодать необходимо несколько недель. В этот период больному внутривенно вводят жировые эмульсии и белковые гидролизаты.
Когда пациенту уже разрешают принимать пищу, начинать следует с простокваши. Постепенно в меню добавляется творог, а через 3-4 дня можно переходить к диете 5П.
При признаках деструктивного панкреатита, а также при симптомах воспаления брюшины необходимо хирургическое вмешательство. Возникает в нем нужда и при неэффективности лечения медикаментами.
При подозрении на наличие жидкости в брюшной полости и при проявлениях перитонита показана лапароскопия. Выполняют ее и для дифференциальной диагностики острой формы панкреатита с другими патологиями.
При ранее выполнявшемся хирургическом вмешательстве на животе, нестабильном кровообращении и вентральных грыжах проводится лапаротомия. Она представляет собой широкий операционный доступ с рассечением от области грудины до паха.
Так как лечить острый панкреатит труднее, чем предупредить, следует своевременно задуматься о несложных профилактических мерах. Профилактика заключается в соблюдении режима питания, воздержании от употребления спиртного, исключении переедания и своевременной терапии заболеваний пищеварительного тракта. Если имеет место острый либо хронический холецистит или непроходимость билиопанкреатических протоков, хирургическое лечение должно быть проведено максимально быстро.
Острый панкреатит — это серьезное заболевание, которое вызывает множество вопросов и опасений у людей. Симптомы, такие как сильная боль в животе, тошнота и рвота, заставляют пациентов обращаться за медицинской помощью. Многие отмечают, что диагностика включает в себя анализы крови и ультразвуковое исследование, что помогает быстро определить степень воспаления поджелудочной железы. Лечение часто требует госпитализации, где врачи назначают диету, обезболивающие и, в некоторых случаях, хирургическое вмешательство. Люди делятся опытом, как важно вовремя распознать симптомы и не заниматься самолечением, ведь это может привести к серьезным осложнениям. Понимание болезни и ее последствий помогает многим справиться с паникой и принять необходимые меры для выздоровления.

Острый панкреатит у детей
В детском возрасте данная патология возникает гораздо реже, чем во взрослом. Если симптомы и лечение острого панкреатита у детей и взрослых имеют довольно много общего, то причины несколько отличаются. Самые распространенные факторы, провоцирующие развитие данной патологии у детей — это:
– травмы в результате сильного удара в живот;
– инфекции (грипп, герпес, вирусный гепатит, эпидемический паротит, сальмонеллез);
– гиперкальциемия;
– желчнокаменная болезнь или хронический холецистит;
– отравления ртутью, свинцом, фосфором, мышьяком;
– медикаментозные поражения в результате приема фуросемида, тетрациклинов, глюкокортикоидов и т.д.
Избыточное употребление жареных и жирных продуктов становится у детей дополнительным фактором, провоцирующим развитие патологии. При этом у каждого 4-го ребенка этиология заболевания остается неустановленной.
Острый панкреатит у детей проявляется в основном болями: они носят интенсивный, пронизывающий характер, сопровождаются отрыжкой, метеоризмом, чувством тяжести. Обычно локализуются в области пупка либо в эпигастрии, а иррадируют чаще в левое подреберье. Температура тела субфебрильная либо нормальная. Возможна рвота, иногда она носит повторный характер.
Деструктивный острый панкреатит у детей — редкое явление. Для такой патологии характерны постоянные и очень сильные болевые ощущения в левом боку, гемодинамические расстройства (шок или коллапс), неукротимая рвота, субфебрильная или фебрильная темпераура тела. Возможны жировые некрозы подкожно-жировой клетчатки в области живота, в более редких случаях — на конечностях и лице.
В течение первых 1-3 суток больным детям необходимо голодать (в этот период они пьют только щелочные минеральные воды). Если острый панкреатит протекает в тяжелой форме, питье тоже противопоказано. В такой ситуации желудочное содержимое постоянно отсасывается через зонд. При появлении у ребенка признаков улучшения расширяют диету очень осторожно и постепенно.
Для ликвидации болей используются анальгетики (промедол, трамал, баралгин), спазмолитики (но-шпа, галидор), холинолитики (метацин, бускопан). Угнетение функциональной активности больного органа обеспечивается за счет антацидов (протаба, алмагеля), антисекреторных средств (ранитидина, фамотидина).
Детям, как и взрослым, назначаются ферментные препараты, к примеру, креон, панкреатин. Профилактика гнойных осложнений обеспечивается антибиотиками широкого спектра (аминогликозидами, цефалоспоринами).
Источник – информации.
Вопрос-ответ

Какие основные симптомы острого панкреатита?
Основные симптомы острого панкреатита включают сильную боль в верхней части живота, которая может иррадировать в спину, тошноту, рвоту, повышение температуры, а также учащенное сердцебиение. Боль часто усиливается после приема пищи, особенно жирной.
Как проводится диагностика острого панкреатита?
Диагностика острого панкреатита включает клинический осмотр, анализы крови на уровень амилозы и липазы, а также визуализирующие методы, такие как ультразвуковое исследование (УЗИ) или компьютерная томография (КТ), которые помогают оценить состояние поджелудочной железы и выявить возможные осложнения.
Какие методы лечения применяются при остром панкреатите?
Лечение острого панкреатита обычно начинается с госпитализации и включает голодание, чтобы дать поджелудочной железе отдохнуть. В дальнейшем могут быть назначены внутривенные жидкости, обезболивающие препараты и, в некоторых случаях, антибиотики. Если состояние пациента тяжелое, может потребоваться хирургическое вмешательство для удаления поврежденных тканей или лечения осложнений.
Советы
СОВЕТ №1
Обратите внимание на симптомы: острый панкреатит может проявляться сильной болью в верхней части живота, тошнотой, рвотой и повышенной температурой. Если вы заметили эти признаки, немедленно обратитесь к врачу для диагностики и лечения.
СОВЕТ №2
Следите за своим питанием: при остром панкреатите важно соблюдать строгую диету. Избегайте жирной, жареной и острой пищи, а также алкоголя. Лучше всего придерживаться легкой, легко усваиваемой пищи, чтобы снизить нагрузку на поджелудочную железу.
СОВЕТ №3
Регулярно проходите медицинские обследования: если у вас есть предрасположенность к заболеваниям поджелудочной железы, такие как хронический панкреатит или заболевания желчевыводящих путей, важно регулярно проходить обследования и следить за состоянием здоровья.
СОВЕТ №4
Не занимайтесь самолечением: острый панкреатит требует профессионального медицинского вмешательства. Не пытайтесь лечить его самостоятельно, так как это может привести к серьезным осложнениям. Обратитесь к врачу для назначения адекватного лечения.